Análisis del Líquido Sinovial
ANALISIS DEL LIQUIDO SINOVIAL
El análisis del líquido sinovial (LS) es una herramienta muy útil en Reumatología que nos permite establecer el diagnóstico de artritis como de artropatías por cristales, de las artritis sépticas y ayuda a establecer otros diagnósticos reumatológicos como la monoartritis o los derrames articulares.
1. Indicaciones de Artrocentesis Diagnóstica
La artrocentesis, que consiste en la extracción de líquido sinovial, puede realizarse con fines diagnósticos o terapéuticos (aliviar el dolor y/o administración de tratamiento local). En las monoartritis agudas la artrocentesis se debe realizar siempre que esta sea posible ya que nos permitirá realizar una aproximación diagnóstica y descastar patología grave como puede ser una artritis séptica que constituye una verdadera emergencia reumatológica. En el caso de artritis crónica también debería realizarse de forma rutinaria dado que nos ofrece ayuda de cara al diagnóstico y nos permite así mismo descartar infecciones por gérmenes de crecimiento lento como puede ser la tuberculosis o los hongos. Las principales contraindicaciones absolutas para la realización de una artrocentesis son las coagulopatías graves y la infección de partes blandas en el lugar de la inyección.
La artrocentesis, que consiste en la extracción de líquido sinovial, puede realizarse con fines diagnósticos o terapéuticos (aliviar el dolor y/o administración de tratamiento local). En las monoartritis agudas la artrocentesis se debe realizar siempre que esta sea posible ya que nos permitirá realizar una aproximación diagnóstica y descastar patología grave como puede ser una artritis séptica que constituye una verdadera emergencia reumatológica. En el caso de artritis crónica también debería realizarse de forma rutinaria dado que nos ofrece ayuda de cara al diagnóstico y nos permite así mismo descartar infecciones por gérmenes de crecimiento lento como puede ser la tuberculosis o los hongos. Las principales contraindicaciones absolutas para la realización de una artrocentesis son las coagulopatías graves y la infección de partes blandas en el lugar de la inyección.
2. Estudio del Líquido Sinovial
En general siempre que obtengamos muestra de LS debemos realizar el análisis del mismo para confirmar/descartar nuestra sospecha diagnóstica y descartar posibles procesos sobreañadido. La presencia de microcristales en el líquido sinovial por ejemplo, incluso si estos son intracelulares, no descarta al 100% una infección sobreañadida. El análisis del líquidos sinovial incluiría el análisis macroscópico, microscópico, tinciones especiales y microbiológico.
2.1 Análisis Macroscópico
Debemos prestar especial atención a tres aspectos: color, viscosidad y volumen. Podemos hacerlo directamente en la jeringa tras su extracción.
- Color: El líquido mecánico suele tener un color amarillento claro y podemos ver a su través (por ejemplo las marcada de la jeringa). El líquido inflamatorio suele tener un color amarillos más fuerte y se vuelve opaco llegando a ser en ocasiones pseudoséptico dada la gran cantidad celular. El líquido séptico suele tener un aspecto lechoso e incluso a veces con contenido hemático y restos de fibrina. El hemartros suele presentar un aspecto rojizo/negruzco al tratarse generalmente de sangre coagulada. En la etiología de los hemartros se puede aplicar la regla de las 3 T: traumatismos directos e indirectos (incluso por microtraumatismos en paciente con anticoagulación oral), tumores (como la sinovitis vellosinodular pigmentada) y la tuberculosis. Ante un hemartros espontáneo hay que descartar trastornos en la coagulación.
- Viscosidad (Filancia): el líquido sinovial suele ser un líquido viscoso (incluso presentar una elevada viscosidad en quistes sinoviales, quistes parameniscales y especialmente en gangliones). Los líquidos inflamatorios y purulentos (sépticos) suelen perder esta característica y presentar una menor viscosidad.
- Volumen: en condiciones normales las articulaciones presentan una cantidad muy pequeña de LS (entre 0,1 y 3,5ml). La cuantía del LS en situaciones patológicas puede ser muy variable aunque suele encontrase en mayores cantidades cuanto mayor es la carga inflamatoria (esto no siempre es así dado que puede haber derrames masivos en patología mecánica e inclusos quiste meniscales y parameniscales de gran tamaño).

2.2 Análisis Microscópico
El análisis microscópico debe hacerse en un microscopio de luz polarizada que nos permitirá evaluar la presencia de microcristales y que se puede hacer directamente en la consulta tras su extracción lo que nos permitirá realizar diagnóstico y plantear un tratamiento in situ. Así mismo debemos enviar la muestra al laboratorio central para realizar el recuento celular, tipos celulares, medir niveles de glucosa y en caso de estar disponible presencia de microcristales.
Resulta de especial interés la búsqueda de formaciones microcristalinas con la finalidad de establecer una posible etiología del derrame articular. Las principales estructuras microcristalinas que nos podemos encontrar son:
Resulta de especial interés la búsqueda de formaciones microcristalinas con la finalidad de establecer una posible etiología del derrame articular. Las principales estructuras microcristalinas que nos podemos encontrar son:
- Cristales de urato monosódico (UMS): Los cristales de UMS tienen generalmente forma de aguja y cuando se observan en el microscopio de luz polarizada muestran birrefringencia fuertemente negativa (se verán azules cunado el haz esté perpendicular al cristal y amarillo cuando esté en paralelo). La presencia de cristales intracelulares son diagnósticos de un ataque agudo de gota. En caso de tofos veremos una gran cantidad de formaciones microcristalinas con escasez o ausencia de células.
 |
| Microcristales extracelulares de UMS vistos en microscopio de luz polarizada Fuente: https://www.msdmanuals.com/es/professional/trastornos-de-los-tejidos-musculoesquel%C3%A9tico-y-conectivo/artritis-inducida-por-cristales/gota |
- Cristales de Pirofosfato de Calcio Dihidratado (PPCD): Los cristales de PPCD son muy pleomórficos, típicamente forman bastones cortos, rectangulares o cuadrados pequeños. En el microscopio de luz polarizada se observan como cristales con birrefringencia débilmente positiva (color amarillo cuando el haz es perpendicular y azul cuando es paralelo), por lo que suelen ser algo más difíciles de identificar que los de UMS. La presencia de cristales intracelulares son diagnósticos de una artritis por PPCD.
 |
Microcristal extracelular de PPCD vistos en microscopio de luz polarizada.
|
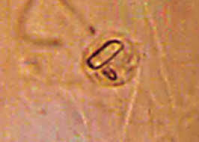 |
| Microcristal intracelular de PPCD Fuente: https://www.sciencedirect.com/science/article/pii/S0211344905736055 |
- Otras formaciones microcristalinas las podremos encontrar con menos frecuencia o para su visualización precisaremos de tinciones específicas entre ellas: oxalato de calcio, hidroxiapatita, colesterol, Cristales de Charcot-Leyden (visibles en sinovitis eosinofílica y vasculitis) o Cristales de hematoidina (visibles en pacientes con hemartrosis).
2.3 Tinciones Especiales
Algunas formaciones microcristalinas no van ser identificados a simple vista a trasvés del microscopio como puede ser el caso de los cristales de hidroxiapatita, responsables de la mayoría de los depósitos microcristalinos que ocurren en partes blandas (como en tendinopatías calcificadas) pero también responsables de artropatía inflamatorias como es el caso del hombro de Milwaukee. Para su visualización debe realizar previamente una tinción con colorante rojo alizarina. Existen otras tinciones especiales que nos permiten visualizar otras formaciones microcristalinas como la Tinción con negro Sudán (para visualización de cristales de lípidos), estudio microbiológico como la Tinción de Gram, estudio celular como la Tinción diferencial con colorante de Wright o la Tinción con rojo Congo en caso de sospecha de amiloidosis.
Bibliografía Recomendada
 1. Martínez-Castillo A, Núñez C, Cabiedes J. Análisis de líquido sinovial. Reumatología Clínica. 2010;6(6):316-21.
1. Martínez-Castillo A, Núñez C, Cabiedes J. Análisis de líquido sinovial. Reumatología Clínica. 2010;6(6):316-21.
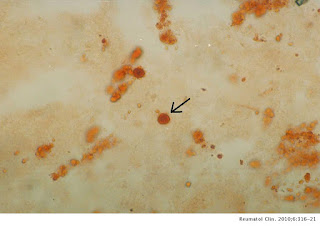 |
| Microcristales de hidroxiapatita con colorante rojo de alizarina. Fuente: https://www.reumatologiaclinica.org/es-analisis-liquido-sinovial-articulo-S1699258X10000641 |
2.4 Estudio microbiológico
El estudio microbiológico del líquido sinovial cobra especial relevancia en las monoartritis agudas, especialmente si el paciente presenta fiebre, dado que debemos descartar causa infecciosa por su importante morbilidad. De todas formas hay que tener en cuenta que las artritis sépticas pueden ser oligo e incluso poliarticulares y cursar sin fiebre. Así mismo otras causas de artritis pueden cursar con fiebre como las artropatías microcristalinas. Hay que tener en cuenta que las presencia de microcristales, incluso extracelulares, no nos descarta una infección concomitante. Entre los estudios que se deben solicitar se encuentran:- GRAM: presenta una baja sensibilidad pero una elevada especificidad. La presencia de gérmenes en el gram nos permite hacer diagnóstico etiológico. Un gram negativo no nos excluirá al 100% una causa infecciosa.
- Cultivo aerobios y anaerobios: son más sensibles para detectar una etiología infecciosa y nos permiten identificar el agente causal en un mayor porcentaje de los casos así como realizar una terapia dirigida especialmente cuando dispongamos del antibiograma.
- Cultivo de hongos: se debe solicitar cuando la sospecha del agente causal pueda ser un hongo sobre todo en monoartritis subaguda o crónica. A tener en cuenta en pacientes adictos a drogas por vía parenteral, inmunodeprimidos o si puerta de acceso local (por ejemplo tras el pinchazo con espina vegetal).
- BAAR y Cultivo de micobacterias: ha realizar en caso de sospecha de artritis por micobacterias. Especialmente el caso de la tuberculosis a sospecha en artritis crónicas y cuyo líquido puede ser hemático. Otras micobacterias también pueden ser causa de monoartritis especialmente si inoculación directa y en pacientes inmunodeprimidos.
Bibliografía Recomendada
 1. Martínez-Castillo A, Núñez C, Cabiedes J. Análisis de líquido sinovial. Reumatología Clínica. 2010;6(6):316-21.
1. Martínez-Castillo A, Núñez C, Cabiedes J. Análisis de líquido sinovial. Reumatología Clínica. 2010;6(6):316-21.

Comentarios
Publicar un comentario