Radiología Musculoesquelética VII. Artropatías microcristalinas
RADIOLOGÍA MUSCULOESQUELÉTICA VII.
ARTROPATÍAS MICROCRISTALINAS
Gota
La afectación en radiología convencional ocurre en fases crónicas de la enfermedad y presenta predilección por articulaciones de manos y pies. Es muy característica la afectación de 1° metatarsofalángica (MTF) o podagra. Puede coexistir con la condrocalcinosis en aproximadamente el 5% de los pacientes. Se va a caracterizar, además de por una afectación asimétrica, por:
- Aumento de partes blandas en fases aguda secundarias a la inflamación periarticular y en las crónicas a depósitos de urato monosódico (UMS) o tofos. A nivel radiográfico los tofos se encuentran típicamente como nódulos excéntricos y yuxtaarticulares de tejido blando. En su proximidad se observan comúnmente erosiones óseas con márgenes escleróticos y bordes sobresalientes. Figuras 1, 2 y 4
- Ausencia de alteración de la mineralización (no osteopenia yuxtaarticular). Figuras 1 y 2
- Erosiones excéntricas. La apariencia típica es la presencia de erosiones “sacabocados” (punchet-out erosions) bien definidas con márgenes escleróticos en una distribución marginal y yuxtaarticular, con bordes salientes, también conocidas como erosiones en “mordedura de rata” (rat bite erosions). Figuras 2 y 3
- Cambios osteoproliferativos. Figura 4
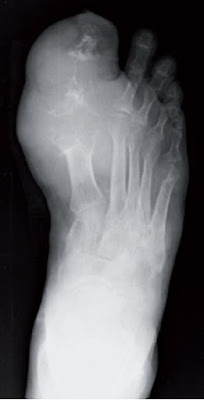
Figura 1. Afectación de 1° MTF en gota. Aumento de partes blandas que se corresponde con depósitos de UMS (tofos). No hay cambios significativos a nivel de la mineralización.
Fuente: ver aquí
Figura 2. Erosión en sacabocados. Se visualiza una gran erosión con borde esclerótico y con mineralización ósea y periarticular conservada. Aumento de partes blandas periarticular que corresponde con tofo.
Fuente: ver aquí
Figura 3. Erosiones en mordedura de rata (gota)
Fuente: ver aquí
Figura 4. Cambios osteoproliferativos en gota. Radiografía PA de la segunda articulación interfalángica distal demuestra la formación ósea proliferativa (flechas), que agranda el hueso alrededor de la articulación. La inflamación de los tejidos blandos se debe a tofos. Los cambios óseos son similares a la proliferación de la osteoartritis.
Fuente: ver aquí
En la gota tofácea predominará el aumento de partes blandas radiodenso que se corresponde con los tofos y los cambios erosivos que provocarán importante destrucción ósea y articular. Figura 5-9
Figura 5. Gota tofácea. Rx con aumento de partes blandas y erosiones de mano derecha (A) y mano izquierda (B).
Fuente: ver aquí
Figura 6. Gota tofácea. A) Radiografía dorsopalmar de mano izquierda. B) Radiografía lateral de mano izquierda. En ambas se aprecia aumento de volumen en tejidos blandos en segundo y tercer dedo correspondientes con tofo (*), en los tejidos óseos resalta la presencia de erosiones en borde colgante (flechas), con pérdida de espacio articular.
Fuente: ver aquí
Figura 7. Gota tofácea. Importante aumento de partes blandas y cambios óseos destructivos.
Fuente: ver aquí
Figura 8. Gota tofácea. Subluxaciones y erosiones de ambos hallux por tofo gotoso.
Fuente: ver aquí
Figura 9. Gota tofácea. Importante aumento de partes blandas en 1° dedo por tofo con importantes cambios destructivos óseos asociados.
Fuente: ver aquí
Otras articulaciones que se pueden ver afectadas en la gota son:
Figura 9. Gota tofácea en rodillas. Aumento de partes blandas a nivel de rodilla visibles en ambos planos con imágenes radiodensas que se corresponden con tofos.
Fuente: ver aquí
Figura 10. Gota tofácea rodilla. Vista AP de la rodilla que muestra una erosión marginal (flecha) y un ligero aumento de la densidad de los tejidos blandos en un paciente con gota.
Fuente: ver aquí
Figura 11. Gota tofácea codo. Radiografía lateral del codo con una gran masa (flechas) de densidad ligeramente aumentada ubicada dorsal al olécranon, correspondiente a un tofo gotoso en la bolsa del olécranon. En este caso no hay erosiones óseas.
Fuente: ver aquí
Figura 12. Gota tofácea en codos. Las radiografías PA (A) y lateral (B) del codo muestran masas de tejidos blandos (tofos), algunas calcificadas, alrededor de la articulación del codo (flechas amarillas), principalmente sobre la superficie extensora. También se observan erosiones óseas de márgenes esclerosos en la cara medial del cóndilo humeral medial (flecha blanca).
Fuente: ver aquí
Figura 13. Gota en sacroilíacas. Vista AP de la pelvis muestra grandes erosiones de gota con bordes escleróticos (flechas) que afectan las articulaciones sacroilíacas.
Fuente: ver aquí
👉🏻 Puedes ver mas imágenes de gota: aquí
Enfermedad por depósito de pirofosfato de calcio dihridatado (PPCD). Condrocalcinosis
El término enfermedad por depósito de PPCD hace referencia a la artritis secundaria al depósito intraarticular de PPCD y la respuesta inflamatoria secundaria a dichos cristales. El término condrocalcinosis es un término radiográfico que hace referencia a la presencia en imágenes de radiología convencional de estos depósitos y que se localizan característicamente en:
- Rodilla: meniscos (Figura 14) y articulación femoropatelar. Figura 15.
- Carpo: fibrocartilago triangular y ligamento lunotriquetral. Figuras 16 y 17
- Sínfisis del pubis. Figuras 18 y 19
- Caderas. Figura 19
- Columna:
- Discos intervertebrales. Figura 20
- Pseudotumor retroodontoideo.
- Síndrome de la apófisis odontoides coronada (crowned dens syndrome).
Figura 14. Condrocalcinosis rodilla. En la parte superior se exponen proyecciones radiográficas frontal y lateral de una rodilla normal, mientras en la parte inferior pueden observarse las correspondientes proyecciones en un paciente con condrocalcinosis articular (las calcificaciones están señaladas con flechas amarillas).
Fuente: ver aquí
Figura 15. Condrocalcinosis femoropatelar. Rx rotuliana tangencial que demuestra una lineal fina que se corresponde con condrocalcinosis del cartílago hialino (flechas).
Fuente: ver aquí
Figura 16. Condrocalcinosis en carpo. Proyección anteroposterior de la muñeca que muestra :1) calcificación del ligamento triangular del carpo 2) calcificación en el cartilago hialino entre el hueso semilunar y el piramidal.
Fuente: ver aquí
Figura 17. Condrocalcinosis en carpo.Fuente: ver aquí
Figura 18. Condrocalcinosis en sínfisis de pubis.
Fuente: ver aquí
Figura 19. Condrocalcinosis pelvis. Proyección Anteroposterior de la pelvis: 1) depósito de pirofosfato cálcico en la sínfisis del pubis 2) Depósitos en la articulación coxofemoral con esclerosis subcondral y presencia de osteofitos.
Fuente: ver aquí
Figura 20. Condrocalcinosis axial. Columna lumbar, proyección oblicua: condrocalcinosis en los discos intervertebrales.
Fuente: ver aquí
Otra característica que nos vamos a encontrar en la enfermedad por depósito de PPCD es la presencia de artrosis en localizacion "atípicas" como:
- Carpo: radiocarpiana y escafolunar
- Colapso escafolunar (SLAC wrist) en casos avanzados. Figuras 21 y 22
- Patrón en escalera: Clásicamente se describe un patrón de estrechamiento articular en escalera de mano, en el que el estrechamiento es progresivamente menos grave desde la articulación radiocarpiana hasta la articulación mediocarpiana.
- Articulación escafo trapecio trapezoide [scaphotrapeziotrapezoid (STT)]. Algunos autores sugieren que la afectación aislada de esta articulación es muy específica. Figura 23
- Metacarpofalángicas. Predomina en 2° y 3° MCFs. Característicos los osteofitos en "gancho" (hook-like osteophytes). Figura 21
- Patelofemoral
- Hombro. Figura 24
- Codo. Figura 25
Figura 21. Artropatía en manos secundaria a enfermedad por depósito de PPCD. Radiografías de muñecas y manos: artrosis de las articulaciones interfalángica distal, interfalángica proximal y metacarpofalángica con enfermedad por depósito de pirofosfato cálcico dihidrato (CPPD-CDD). Los osteofitos caídos en forma de gancho en las caras radiales de las cabezas de las articulaciones metacarpianas y los huesos cubitales, la artritis bilateral simétrica destructiva de las muñecas con colapso avanzado escafolunar, el estrechamiento del espacio articular radiocarpiano y la esclerosis subcondral son rasgos característicos de CPPD-CDD.
Fuente: ver aquí
Figura 22. Colapso escafolunar secundario a enfermedad por depósito de PPCD. Radiografía de muñeca derecha. Hay obliteración de la articulación radiocarpiana entre el radio y el escafoides (flecha roja). Hay colapso avanzado escafolunar (SLAC) con disociación escafolunar y marcada migración proximal del hueso grande (flecha verde). La deformidad del escafoides y del radio distal (flecha roja) se debe a una remodelación relacionada con la artropatía. La articulación radiocubital está relativamente intacta y no hay condrocalcinosis en las articulaciones ni en el fibrocartílago triangular
Fuente: ver aquí
Figura 23. Artritis en escafo trapecio trapezoide. A: Vista anteroposterior de la muñeca que muestra artritis STT, con artrosis temprana también en la articulación CMC del pulgar. B: Vista oblicua de la muñeca que muestra artritis STT con afectación temprana también de la articulación CMC del pulgar.
Fuente: ver aquí
Figura 24. Artropatía en hombro secundaria a enfermedad por PPCD. Osteofitosis de la cabeza humeral en relación con cambios degenerativos en la articulación glenohumeral (flechas gruesas). Calcificación de la articulación acromioclavicular y del cartílago humeral (flechas finas). No se observan calcificaciones tendinosas ni pinzamiento subacromial.
Fuente: ver aquí
Figura 25. Artropatía en codo secundaria a enfermedad por PPCD. El depósito de cristales de pirofosfato de calcio dihidratado es visible como radiopacidades densas mal definidas y de forma variable (flechas rojas) dentro de la articulación del codo.
Fuente: ver aquí
Enfermedad por depósito de hidroxiapatita
La apariencia variará según la etapa calcificada, dividida en fases de formación, reposo y resorción. Las fases de formación y de reposo aparecerán como calcificaciones redondeadas u ovoides en el tejido blando con bordes bien definidos. Figura 26 La fase de resorción aparecerá mal definida con una apariencia similar a la de una cola de cometa. Figura 27 La fase de resorción puede imitar una reacción perióstica.
En la radiografía simple aparece como una calcificación homogénea, redondeada a ovoide en el tejido blando con márgenes variables. Las lesiones más características se observan en el hombro con afectación del tendón del supraespinoso (Figuras 26 y 27) y del bíceps, adyacentes al tubérculo mayor y al tubérculo glenoideo, respectivamente, donde se insertan estos tendones. Los depósitos dentro de los tendones del infraespinoso y del redondo menor no son infrecuentes y pueden verse adyacentes a la tuberosidad mayor en la rotación interna o en las vistas axilares. Figura 28
Figura 26. Depósitos de hidroxiapatita en supraespinoso. La radiografía AP del hombro izquierdo demuestra un gran depósito calcificado en la ubicación del tendón supraespinoso distal (flecha), el sitio más común de depósito de hidroxiapatita
Fuente: ver aquí
Figura 27. Depósitos de hidroxiapatita en supraespinoso. Vista AP del hombro que muestra un gran depósito calcificado amorfo en el supraespinoso. La cara lateral de la calcificación es menos clara (flechas), lo que indica extensión hacia la bolsa subacromio-subdeltoidea. La cabeza humeral está subluxada inferiormente debido a la atonía deltoidea asociada con la enfermedad aguda de la bolsa.
Fuente: ver aquí
Figura 28. Depósitos de hidroxiapatita en infraespinoso y redondo menor. La radiografía AP del hombro derecho en abducción demuestra un depósito calcificado bien definido cerca de la cara más posterior de la tuberosidad mayor del húmero (flecha), que es compatible con afectación del infraespinoso y redondo menor.
Fuente: ver aquí
Otras localizaciones donde nos podemos encontrar depósitos de hidroxiapatita son:
- Cadera. Segunda articulación más frecuente tras el hombro. Figura 29
- Carpo y mano. Figuras 30 y 31
- Menos frecuente:
- Codo. Figura 32
- Rodilla. Figura 33
- Tobillo/pie. Figura 34
Figura 29. Trocánter. Radiografía AP de cadera izquierda que demuestra un depósito calcificado adyacente al trocánter mayor del fémur (flecha).
Fuente: ver aquí
Figura 30. Depósitos de hidroxiapatita periarticular en mano. Depósito periarticular de hidroxiapatita cálcica en manos de un paciente en hemodiálisis crónica.
Fuente: ver aquí
Figura 31. Afectación de carpo por depósitos de hidroxiapatita. A. La radiografía de la muñeca derecha en la presentación inicial reveló una calcificación amorfa volar hasta la articulación de la muñeca. B. Las radiografías repetidas de las manos del paciente dos semanas después revelaron una casi resolución de la calcificación
Fuente: ver aquí
Figura 32. Depósitos de hidroxiapatita en codo. Calcificación ovoide focal proyectada lateralmente al capitellum.
Fuente: ver aquí
Figura 33. Hidroxiapatita en rodilla. Rx que muestra un área de alta atenuación ubicada cerca del cóndilo femoral lateral, que continuaba hacia el lado lateral de la tibia proximal a lo largo del curso del ligamento colateral lateral.
Fuente: ver aquí
Figura 34. Hidroxiapatita en pie. Deposición de cristales de hidroxiapatita. La radiografía oblicua muestra calcificación globular en los tendones (puntas de flecha) que rodean un sesamoideo medial bipartito.Fuente: ver aquí
Hombro de Milwaukee
El hombro de Milwaukee, hombro hemorrágico senil o artropatía rápidamente destructiva de grandes articulaciones, es una enfermedad que aparece en ancianos (sobre todo mujeres), con marcada rigidez de los hombros, acompañada de degeneración glenohumeral y pérdida del manguito de los rotadores, secundario al depósito de microcristales de fosfato calcico básico, especialmente de hidroxiapatita que se presenta en prácticamente el 100% de los casos, aunque en un 50% de estos enfermos se pueden encontrar también cristales de PPCD.
Los hallazgos radiológicos se asemejan a una articulación neuropática, con destrucción avanzada de la superficie articular con cuerpos libres intraarticulares, esclerosis subcondral, inflamación de los tejidos blandos y alteración del manguito rotador. Los casos a menudo demuestran una subluxación superior de la cabeza humeral en relación con la fosa glenoidea. La subluxación superior también puede resultar en pseudoartrosis con la clavícula distal y/o el acromion. Figuras 35 y 36
Figura 35. Hombro de Milwaukee.
Fuente: ver aquí
Figura 36. Hombro de Milwaukee. Rx que muestra la destrucción total de la cabeza humeral.Fuente: ver aquí
Existe un cuadro de características similares que provoca una rápida destrucción de la cadera.Figura 37
Figura 37. Artrosis rápidamente progresiva de cadera.
Fuente: ver aquí
👉🏻Puedes ver más imágenes de artropatías microcristalinas: aquí
Puedes ampliar esta información en 👇
- https://radiopaedia.org/articles/gout
- https://epos.myesr.org/poster/esr/seram2014/S-0060/Revisi%C3%B3n%20del%20tema#poster
- https://radiopaedia.org/articles/calcium-pyrophosphate-dihydrate-deposition-disease-1?lang=us
- https://radiologykey.com/crystal-diseases/
- https://imagenologia.health.blog/2016/11/30/artropatia-cronica-artropatia-por-pirofosfato/
- https://www.medicineonline.es/es-artritis-por-microcristales-2-enfermedad-articulo-13076072?covid=Dr56DrLjUdaMjzAgze452SzSInMN&rfr=truhgiz&y=kEzTXsahn8atJufRpNPuIGh67s1
- https://radiopaedia.org/articles/hydroxyapatite-deposition-disease
- https://www.semanticscholar.org/paper/Calcium-Apatite-Deposition-Disease%3A-Diagnosis-and-Beckmann/757f7c348f3d5476ba9899f44862a23686fea29a
- https://radiopaedia.org/articles/milwaukee-shoulder
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3227365/























.jpeg)





.png)





.gif)

Comentarios
Publicar un comentario