Radiología Musculoesquelética I
RADIOLOGÍA MUSCULOESQUELÉTICA I. SISTEMÁTICA DE LECTURA
La radiología simple sigue siendo la exploración básica en el área esquelética, la más utilizada y la de mayor rendimiento en general. Ante un estudio radiológico, se debe empezar por lo más general, para llegar a lo particular, paso a paso.
Existe una regla mnemotécnica anglosajona que puede ser de utilidad, a la hora de realizar la lectura radiográfica denominada “ABC’S” (“del ABC”):
A. Alignment. Alineación y Adecuación.
- Alineación: el tipo de vistas de rayos X tomadas y el sitio anatómico visualizado, p.e. "Vistas AP y lateral del tobillo izquierdo". Figuras 1 y 2
- Adecuación: los rayos X son adecuados si la penetración del haz no está ni excesiva ni insuficientemente expuesta y las articulaciones por encima y por debajo del área de interés están incluidas en la radiografía. Figura 3
B. Bone. Estructura y Densidad.
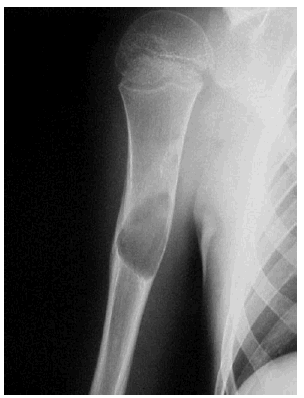
- Estructura: se deben seguir los contornos del hueso y comentar cualquier anomalía por ejemplo, fractura, callo y exostosis (crecimiento óseo). Figuras 4-6
- Densidad: evaluar la textura ósea para ver si es:
- Radiotransparente = hueso más lítico (osteoporótico). Figuras 7 y 8
- Radioopaco = más escleroso que los huesos circundantes (enfermedad de Paget, osteomielitis crónica, osteocondritis). Figuras 9 y 10
C. Cartilage. Se han de analizar los espacios articulares valorando su amplitud, congruencia y densidad, sin olvidar el espacio subcondral y los bordes de la articulación. Figura 11
Figura 11. Gonartrosis. Disminución del espacio articular, esclerosis subcondral y formaciones osteofitarias
‘S. Soft Tissues (partes blandas). Siempre hay que evaluar las partes blandas que pueden aportar información relevante. Además en muchas ocasiones van a ser el primer signo de patología como puede ser el aumento de partes blandas secundario a patología inflamatoria o postraumática o ser la única alteración valorable. Figura 12
Figura 12. Aumento de partes blandas en tumoración en dedo
Semiología articular
Partes blandas
Una de las primeras cosas que debemos valorar en la radiografía musculoesquelética son las partes blandas. Y debemos fijarnos en:
- Cambios en el volumen. Tanto el aumento del volumen como su disminución son signos que indican la existencia de patología.
- En el primer caso, puede ser por edema o hiperplasia de la sinovial o de los tejidos que rodean a la articulación. Figura 13
- En el segundo, generalmente se debe a atrofia, secundaria a rigidez e inmovilización prolongada. Figura 14
- Cambios en la densidad. Son los más comunes a nivel de partes blandas.
- Por aumento de densidad. Los más frecuentes. Aumentan la densidad: las calcificaciones, las osificaciones y los cuerpos extraños.
- Calcificación. El depósito de calcio es grumoso y desorganizado. Figura 15
- Osificación. Se produce una verdadera diferenciación a hueso y se encuentran trabéculas óseas y cortical diferenciadas. Figura 16
- Cuerpos extraños. No son raros en las partes blandas y pueden ser de materiales muy diferentes (cristal, madera, metal, tejido), generando pequeños focos de densidad variable. Figura 17
- Por disminución de la densidad. Son consecuencia de la presencia de acúmulos grasos o de gas.
- Acúmulos grasos. Pueden deberse a: infiltración, con presencia de grasa en el interior de otros tejidos, como ocurre en la atrofia muscular; lipomatosis, o aumento exagerado y focal del contenido de grasa en zonas donde ya es habitual encontrarla; o tumores con contenido graso (lipomas, teratomas, liposarcomas). Figura 18
- Presencia de gas en las partes blandas puede estar relacionada con: antecedentes quirúrgicos o procedimientos intervencionistas recientes, fístulas abiertas a la piel, infecciones por gérmenes anaerobios, degeneración de las proteínas que originan gases nitrogenados, necrosis tisulares, etc. Figura 19
- Las variaciones del tamaño o la forma. Se detectan mediante comparación contralateral en radiología simple, aunque no siempre es fácil. Al aumento de volumen se le denomina hipertrofia, y a la disminución, atrofia. Las causas de estas alteraciones son muy variadas (la atrofia por desuso, secundaria a roturas tendinosas y denervaciones; las hipertrofias por uso exagerado, por exceso de vascularización, etc.) y no deben confundirse con los aumentos focales de volumen de origen tumoral, o los secundarios a hematomas postraumáticos o espontáneos. Figura 20
Alteraciones de la mineralización del hueso subcondral
Debemos evaluar también los cambios en la densidad ósea que puede verse disminuida o aumentada.
- Disminución de la densidad. Puede ser debido a reabsorciones óseas de origen inflamatorio o degenerativo, por invasión de la sinovial (pannus), o las geodas o quistes por hiperpresión del líquido sinovial, que entran en el hueso subcondral a través de lesiones o fisuras condrales. Otra causa de desmineralización es la inmovilización prolongada por rigidez o traumatismo articular, con pérdida de la trabeculación ósea yuxtaarticular. Figuras 21 y 22
- Aumento de la densidad. Muchas veces van a ser reactivos al daño articular como cuando existe lesión del cartílago o sobrecarga (estrés). Cómo respuesta secundaria se van a producir cambios osteoproliferativos como la formación de osteofitos o la aparición de reacción perióstica en las áreas cercanas a la articulación, como resultado de fenómenos reparativos tras destrucción articular inflamatoria. Figuras 23 y 24
Figura 23. Osteofitos y esclerosis ssubcondral secundaria a artrosis
Otra de las alteraciones que hay que evaluar es la amplitud del espacio articular.
- Aumento del espacio articular. Bien por la existencia de derrame articular (líquido sinovial o hemático) o por contenido sólido (hiperplasia sinovial, cuerpos libres). También puede estar relacionado con fenómenos de reabsorción del borde óseo, como ocurre en algunas artropatías inflamatorias. Figura 25
- Disminución del espacio. Indica un adelgazamiento del cartílago, que puede ser focal o generalizado. Figura 27
- Subuxaciones o incongruencias parciales. Pueden manifestar una inestabilidad de los elementos óseos como consecuencia de un fallo en los elementos estabilizadores (laxitud, rotura o inserciones anómalas de ligamentos o tendones), o por deformidades óseas epifisarias (necrosis, traumatismos, degeneración, malformación). Figura 28
- Luxaciones o pérdida completa de la congruencia. Pueden ser de origen traumático o displásico, por anomalías del desarrollo articular. Figura 29
- Rigidez o limitaciones de la movilidad, con actitudes en flexión o extensión, propias de lesiones que bloquean la articulación desde el interior o por retracciones de las partes blandas que mantienen dicha actitud. Figura 30
- Laxitudes se deben a anomalías del tejido conectivo que permiten una mayor amplitud del movimiento, o a lesiones de los elementos estabilizadores. Figura 31
- Protrusiones o aumentos de la profundidad articular, en relación con fenómenos degenerativos por sobrecarga, o por debilidad del hueso, que sufre un hundimiento con presión normal. Figura 32
Bibliografía
- Aquerreta-Beola JD. El estudio radiológico de la patología osteoarticular. Generalidades. 159. Form Act Pediatr Aten Prim. 2012;5(3):157-68.









.jpg)









.png)











Comentarios
Publicar un comentario